Особенности правильного питания для подростков в домашних условиях
Для начала родителям и другим близким людям, окружающим подростка, стоит отчётливо понимать всю особенность периода, в котором находится бывший ребёнок. Помимо оказания регулярной психологической поддержки своему ребёнку, родители должны следить за тем, чтобы ребёнок правильно питался, получал все необходимые микроэлементы и витамины.
Правильное питание для подростков
Важно, чтобы родители понимали — это от них зависит будущее подростка, поэтому нужно собрать всю волю в кулак и, несмотря на ссоры и скандалы, которые гарантированно будут возникать, всё равно настаивать на своём и внушать ребёнку необходимость соблюдения правильного питания. Чтобы в домашних условиях решить, какого питания придерживаться ребёнку, необходимо ответить на следующие вопросы:
- Сколько калорий должен употреблять подросток в день.
- Чего в рационе подростка должно быть больше: белков, жиров или углеводов.
- Должно ли различаться питание для мальчиков и девочек.
- Различается ли рацион у детей 12, 13, 14, 16 лет.
- Как правильно организовать похудение или набор веса и так далее.
Для начала ребёнку стоит на своём примере показать, каким должно быть потребление пищи. Поэтому начинать нужно с себя: родителям нужно исключить из своего рациона всю вредную пищу, соблюдать норму ккал, потребляемых в день, а также пить много воды, при этом отказавшись от алкоголя.
Если у ребёнка нет проблем с весом, то грамотно выбранный рацион всё равно поможет, например, избавиться от прыщей, выровнять тон кожи, нормализовать сон и благоприятно воздействовать на нервную систему.
Грамотно выбранный рацион поможет, избавиться от прыщей, выровнять тон кожи и т.п
В домашних условиях рекомендуется планировать рацион тинейджера на неделю. Нужно сбалансировать меню так, чтобы в нем была достаточная дневная норма кальция, железа, магния, калия и других микроэлементов, регулирующих рост молодого организма. Также нужно следить за тем, чтобы ребёнок употреблял много воды. Еда, которая подаётся тинейджеру, должна быть свежей, чтобы витамины и микроэлементы сохранялись в блюде по-максимуму.
Важно! Базой правильного питания является завтрак. Он не только даёт силы для активного начала дня, но и улучшает процесс обмена веществ, стимулирует похудение и поддержку хорошей формы
Ещё особенностью правильного питания подростка в домашних условиях является минимизация использования растительного масла. Чтобы избежать повышения уровня холестерина, необходимо сократить использование масла при приготовлении пищи для ребёнка. Если на кухне есть хорошие сковороды, то готовить без масла можно будет легко и просто: к сковородкам с антипригарным покрытием ничего не прилипает, пища не оставляет следов.
Углеводы, белки и жиры
Помимо того, сколько калорий употреблять, важно следить и за тем, из чего они получены. Качество пищи – это основное условие здорового функционирования организма
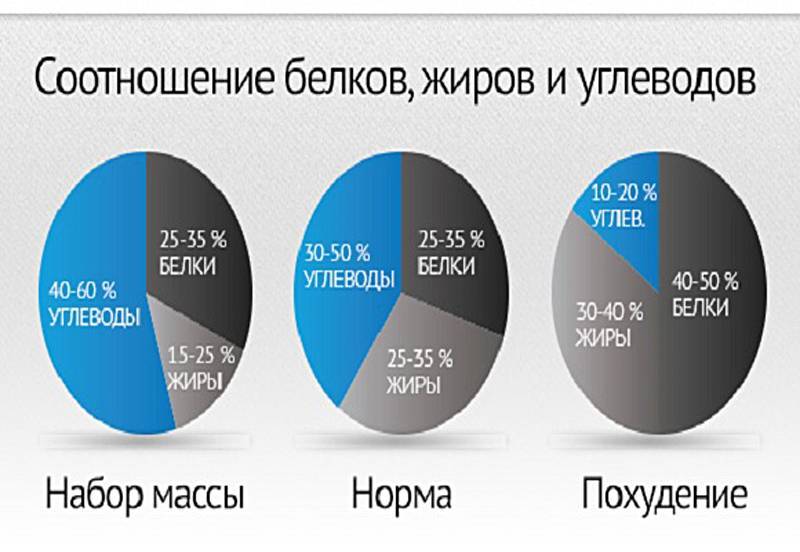
Рацион человека должен быть грамотно сбалансирован. А баланс – это разумное соотношение белков, жиров, углеводов, а также необходимых микроэлементов в потребляемой пище. То есть неправильно наедать 2000 ккал одним творогом, как и неразумно наесться конфет на 1300. В обоих случаях организм испытывает лишение и нагрузку одновременно. Вероятный исход первого случая – нарушение пищеварения, тяжесть в желудке. Второго – резкое повышение уровня сахара в крови и возможность «обзавестись» аллергической сыпью.
Для того, чтобы улучшить качество рациона, от которого напрямую зависит состояние вашего здоровья, постарайтесь исключить, или, по крайней мере, снизить количество потребления трансжиров (в больших количествах содержатся в кондитерских изделиях), сахара и крахмалосодержащей пищи.
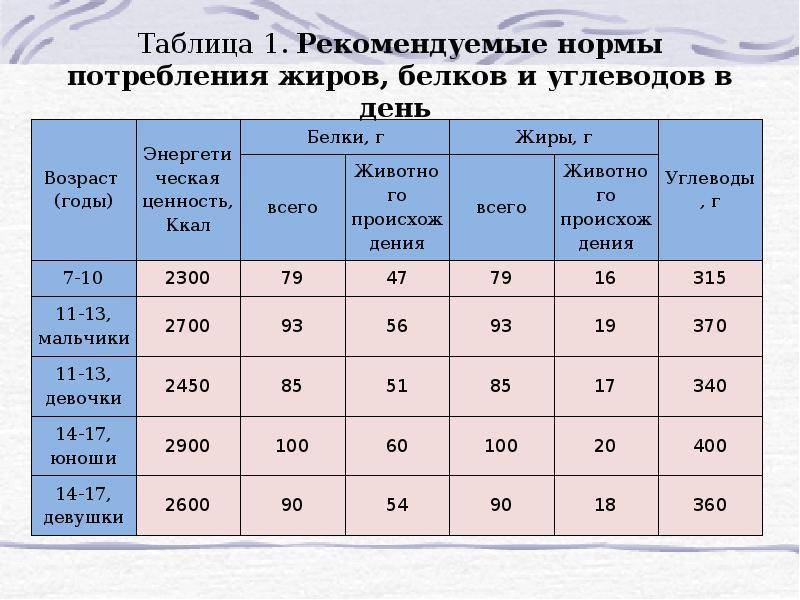
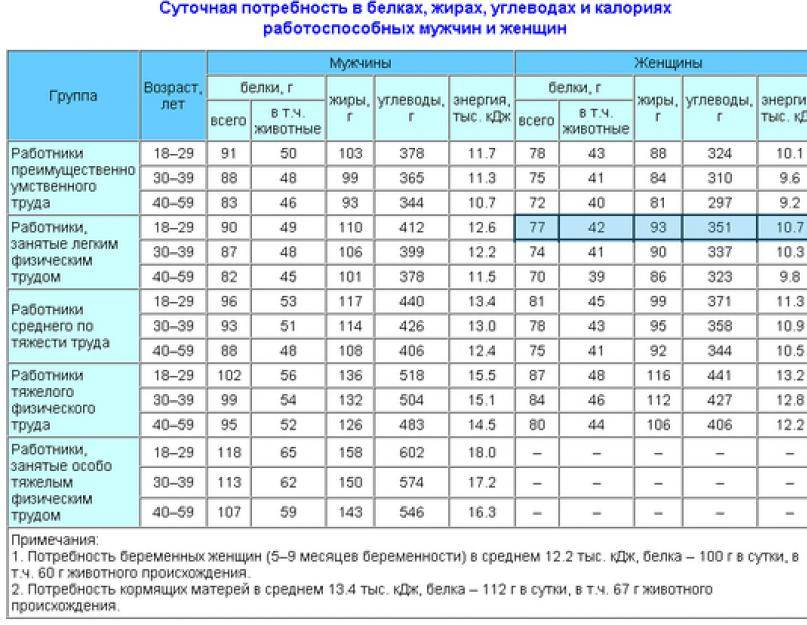
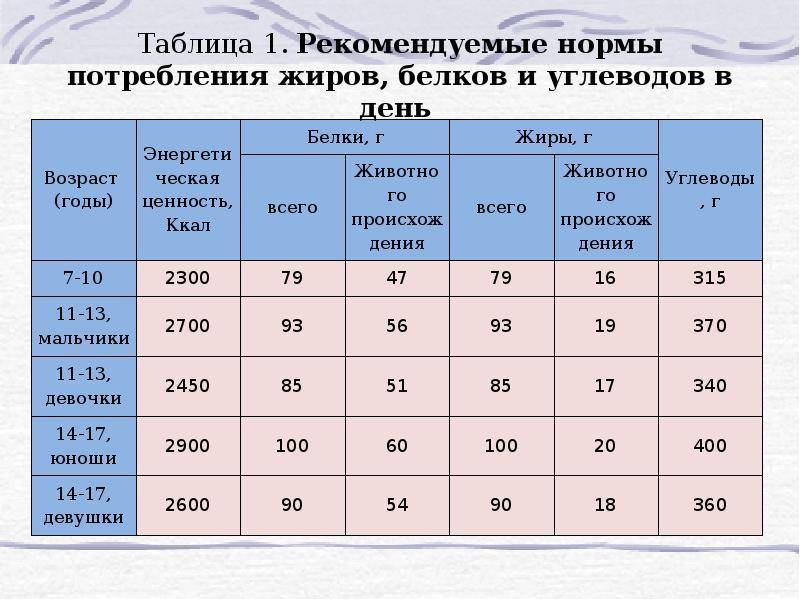
Суточная норма потребления белков, жиров и углеводов
Мужчины:
- белки (50% — белок животного происхождения): 65–117 г.;
- жиры: 70–154 г;
- углеводы: 257- 586 г.
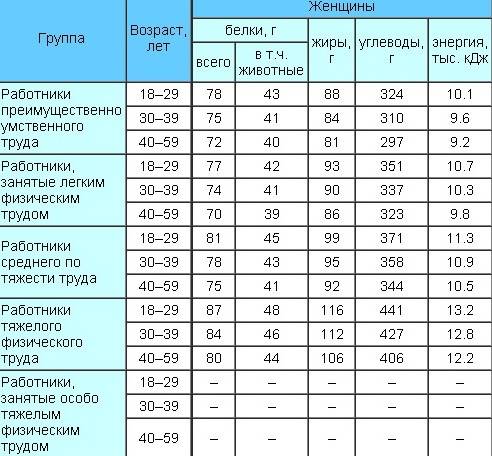
Женщины:
- белки: 58-87 г;
- жиры: 60-102 г;
- углеводы: 250–450 г.
Важно включать в рацион продукты, которые содержат необходимые человеку макро (кальций) и микроэлементы (йод, железо), а также витамины, аминокислоты и жирные кислоты. Существует формула соотношения белков, жиров и углеводов в рационе: 1(Б):1(Ж):4(У)
Однако такой подсчет приблизителен, ведь количество потребляемых веществ также регулируется в зависимости от физических нагрузок, умственной активности и свойств организма конкретного человека
Существует формула соотношения белков, жиров и углеводов в рационе: 1(Б):1(Ж):4(У). Однако такой подсчет приблизителен, ведь количество потребляемых веществ также регулируется в зависимости от физических нагрузок, умственной активности и свойств организма конкретного человека.
Быть всегда в форме – это легко!
Подсчет калорий – это полезная практика, которая навсегда закрепляется в сознании. Вы уже примерно знаете калорийность каждого продукта и даже навскидку можете оценить калораж целого праздничного стола. Кроме того, вы привыкаете питаться правильными продуктами и определять момент сытости. А при виде фаст-фуда перед глазами возникают умопомрачительные цифры. Однако помните, что скрупулезное подсчитывание калорийности не должно сопровождаться страхом и укорами совести за каждый съеденный кусочек. Получайте от еды не только энергию, но и удовольствие. А главное – внимательно слушайте истинные потребности вашего организма. Он не «посоветует» того, что ему навредит.
Не забывайте о том, что:
проводить разгрузочные дни, вопреки разногласиям, не вредно, а очень полезно. Так, вам вовсе не обязательно голодать раз в неделю – достаточно выбрать оптимальный вариант разгрузки
Например, разгрузочный день на гречневой каше (250 грамм) и зеленом чае (в любом количестве), при котором данные продукты рекомендуется употреблять небольшими порциями и часто, один раз в 1,5-2 часа; важно следить за количеством сырой растительной пищи в рационе. Во-первых, в такой пище есть клетчатка, а во-вторых, в ней сохраняются витамины и микроэлементы, которые чаще всего разрушаются в процессе термической обработки; можно не становиться идеологом раздельного питания, однако практиковать его полезно, потому как это формирует привычку более тщательно следить за качеством питания; быстрые углеводы употреблять можно, но следует делать это в первой половине дня
И, конечно же, умеренно. Так, вы можете побаловать себя небольшим куском любимого торта под утренний кофе — даже если впереди вас ждет не слишком насыщенный физической активностью день, полученные калории вы израсходуете.
Полезные и вредные калории
Быстрые углеводы — в сахаре, шоколадных и кондитерских изделиях. В первом случае организм получит много энергии, микроэлементов, витаминов и аминокислот. Это и есть полезные калории.
При поступлении в организм простых углеводов он получит весомую дозу калорий практически без полезных элементов, плюс ко всему они уйдут в запасы жировой ткани. Называются такие калории вредными.
Полезные калории получаются из натуральных продуктов, а вредные — из переработанных компонентов, усиленных вкусовыми добавками.
Необходимо знать ряд правил, без которых желаемого результата не достичь:
Простые углеводы должны составлять всего 15% от потребляемых компонентов. Остальные 85% составляют крахмалистые. Необходимо употреблять овощи и фрукты, богатые клетчаткой
Для похудения важно употреблять белки совместно с углеводами, так как они помогут набирать мышечную массу тела. Не следует употреблять много пищи за один раз
Лучше разбить приём пищи на несколько частей, кушать маленькими порциями. Кондитерские изделия лучше употреблять утром, до обеда. Вечером сахароза плохо усваивается организмом, из-за этого появится ненужная жировая масса.
При составлении любой диеты необходимо включать комбинированный набор продуктов. Нельзя употреблять что-то одно, например рис. При диете необходимо включать в рацион овощи и злаки.
Примерное меню правильного питания для подростка
- На завтрак в течение недели можно подавать запеканку с изюмом, овсянку, яичницу, омлет, овощное рагу, сырники творожные, йогурт.
- На завтрак №2 – йогурт с нулевым содержанием жира, любимый фрукт или овощ.
- Обед обязательно должен включать первое, второе и третье – это могут быть, на выбор, овощной суп, спагетти, овощи в тушеном состоянии, испеченная картошка, каша с добавлением мясного, овощной салат на растительном масле, сок, компот или чай.
- На полдник берите нарезанные овощи, стаканчик йогурта или кефира.
- На ужин продукты на выбор – запеченная с овощами рыба, творог с сухофруктами на сметанке, овощной салат, в который можно добавить кусочек мяса, сок.
https://www.youtube.com/watch?v=upload
Для девушки меню должно быть богатым железосодержащими продуктами. Это нежирная рыба из моря и прочие морепродукты, говядина, фасоль, бобы, горох, гречка, шпинат, капуста. Молочное и кисломолочное, яйца, куриное мясо необходимы для строительства тканей растущего организма и полноценной выработки половых гормонов.
Объем порций необходимо сопоставлять с количеством приемов пищи. Если 3-4 приема пищи, то объем порции должен быть средним, примерно 200-250 г. Если 5-6, то объем порций будет меньше. Если 2-3, то порции должны быть больше. Однако наиболее рациональным является 4-5 разовый рацион. Это не перегружает пищеварительную систему и обеспечивает нормальное усвоение питательных веществ.
Меню для похудения подростка должно полностью исключать простые углеводы, кондитерские изделия, жирную и копченую пищу. Необходимо отказаться от жирных сортов мяса, свести до минимума потребление углеводов. Суточные энергетические потребности должны покрываться в границах 1500-2000 ккал. Питание должно быть дробным и включать клетчатку.
В идеале соотношение приемов пищи для подросткового организма должно быть таким: завтрак — 25%, обед — 35-40%, полдник — 15% и ужин — 20-25% от общего суточного объема еды.
Второй прием пищи обязательно должен содержать жидкую пищу. Юношам в подростковом возрасте нужен комплексный обед с первыми и вторыми блюдами. Варианты обеда: куриный бульон, борщ, рассольник; мясо или рыба с гарниром из овощей или круп. Дополнить данный прием пищи можно фруктами.
Варианты полдника: кефир и другие молочные изделия; фрукты; крекер или хлебцы. Этот прием пищи также важен, поскольку предотвращает переедание за ужином.
Как видите, нет ничего сложного в организации правильного питания для подростка. К тому же такой рацион подходит и для взрослого организма. Питайтесь правильно и будьте здоровы!
Понедельник
| Завтрак |
|
| Обед |
|
| Полдник | |
| Ужин |
|
Вторник
| Завтрак |
|
| Обед |
|
| Полдник | |
| Ужин |
|
| Завтрак |
|
| Обед |
|
| Полдник |
|
| Ужин |
|
Пятница
| Завтрак |
|
| Обед |
|
| Полдник | |
| Ужин |
|
Суббота
| Завтрак |
|
| Обед |
|
| Полдник | |
| Ужин |
|
Что такое БЖУ
Пищевые продукты, помимо витаминов, клетчатки, микроэлементов, содержат белки, жиры, углеводы. Где-то их больше, где-то меньше, но при похудении или для него обычно рассматривается суточная норма. Именно сочетание их этих трех составляющих упрощенно обозначают аббревиатурой БЖУ. Что это значит? Все просто: содержится столько-то белков, жира, углеводов. При составлении пропорций и расчетах их обозначают цифрами, между которыми двоеточие, дефис или слеш (черта дроби).
Что дает расчет БЖУ для похудения:
- сбалансированный и разнообразный рацион;
- снижение веса;
- хорошее самочувствие и крепкое здоровье;
- можно набрать мышечную массу;
- удержание результатов.
При правильном соотношении похудение пойдет легко, сытно, но не быстро. Не стоит пытаться избавиться от 10 кг за 2 недели. Грамотный подход – медленное снижение веса без стресса для организма. Именно к этому нужно стремиться.
Формула на основе площади тела
Диетология – это наука о правильном питании. Сущность энергетического баланса состоит в следующем:
- Поступление пищевых продуктов в организм должно быть равно их расходу.
- Еда должна содержать углеводы, белки и жиры в установленной пропорции.
- Обязательно наличие в пищевом ежедневном рационе витаминов и микроэлементов.
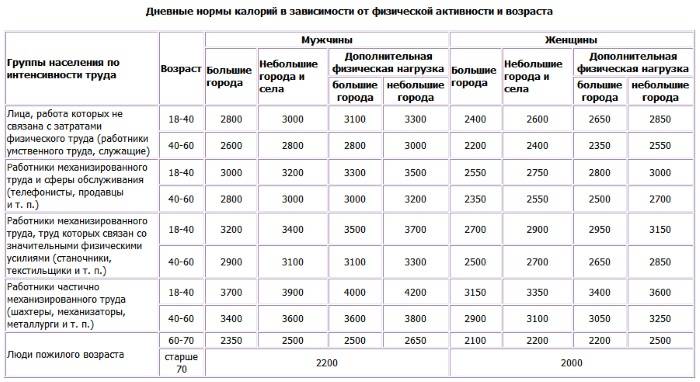
Чтобы узнать, сколько калорий можно употреблять в день, нужно знать расход энергии (уровень метаболизма). Общий метаболизм у человека зависит от основного и дополнительного.
Основной обмен веществ – это число калорий, которое затрачивает организм на выполнение всех важных функций. Сколько калорий в сутки нужно человеку в норме, зависит от главного обмена и от следующих факторов:
- пол;
- вес;
- рост;
- конституция тела;
- уровень выработки гормонов.
Соответственно, и норма калорий в сутки зависит от перечисленных критериев. Наприvер, у мужчин химические процессы в организме происходят быстрее, чем у женщин. Молодые люди тратят энергии больше, нежели пожилые. Среднесуточный обмен у взрослого населения равен 25 ккал на килограмм веса.
Сколько белка нужно употреблять человеку в сутки для здоровья? Спортсмены и активные молодые люди должны в сутки употреблять белка 1,5-2,5 грамм на 1 кг массы тела. Человеку с массой 80 кг ежедневно можно съедать 200 грамм белка. Людям с умеренной активностью можно употреблять до 1,5 грамм на 1 кг массы тела. Если малоподвижный образ жизни, то достаточно есть до 1 грамма на 1 кг в сутки.
Формула основывается на знании роста и веса человека. У высоких и худых людей базовый уровень обменного процесса будет выше. Если равный объём калорий ежедневно будут употреблять люди с одним весом, но разные по высоте (низкий и высокий), то через определённое время человек невысокого роста будет полнеть. При этом человек большого роста останется с прежним весом.
| Возраст | Калории |
| 14-16 | 43 |
| 16-18 | 40 |
| 18-20 | 38 |
| 20-30 | 37 |
| 30-40 | 36,5 |
| 40-50 | 36 |
| 50-60 | 35 |
| 60-70 | 34 |
| 70-80 | 33 |
Сколько калорий для похудения нужно человеку в день?
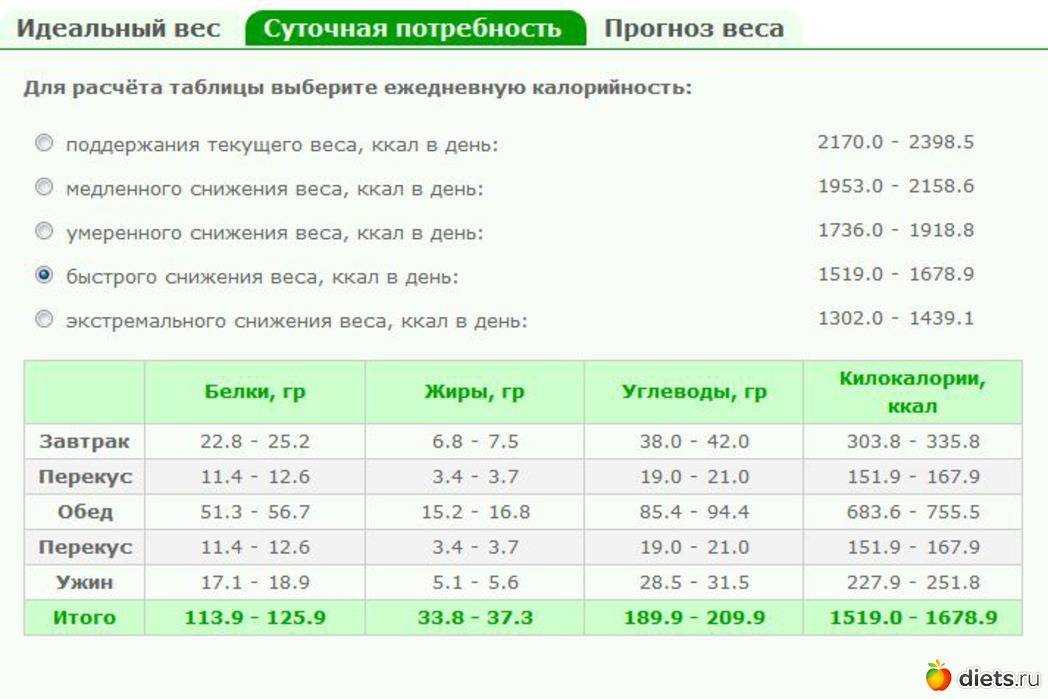
Современные диетологи выделяют цифру – 1000-1200. Столько ккал нужно женщине и девушке в сутки для обеспечения женского организма всем необходимым. Для мужчин – 1200-1500 ккал. Уменьшив эти показатели, можно начать худеть. Резко снижать потребление калорий не рекомендуется, нужно постепенно на 20%.
За рост мышц в теле отвечают белки, за стабилизацию жировой прослойки – жиры, за выработки нужной энергии – углеводы. От конкретного вида спорта зависит необходимая калорийность пищи и рассчитывается на килограмм массы тела. Когда цель — увеличение массы, потребность в калориях должна составлять 50-63 ккал на килограмм веса.
Подсчет калорий и правильное питание – две наиболее популярные и актуальные темы для тех, кто следит за собой. И это неудивительно, ведь чтобы быть красивыми и здоровыми, нам нужно знать как можно больше о правильном питании, в том числе и о том, какое количество калорий в день человеку следует употреблять.
Логично, что для того, чтобы снизить вес, нужно получать меньшее количество калорий, чем рассчитали по формуле. А вот насколько меньшее? Специалисты по здоровому питанию советуют уменьшить дневную норму на 20%. Чтобы узнать оптимальное количество калорий для комфортного и безопасного похудения, нужно полученный результат умножить на 0,8.
Важно знать, что в этом случае вес не снизится быстро, но похудение будет безопасным и правильным. Ведь и поправлялись вы тоже не за одну неделю? Многие ещё больше сокращают калорийность, тогда результаты появляются быстрее
Но тут важен баланс между безопасностью для здоровья и скоростью похудения.
Общие рекомендации
Меню спортсмена-подростка в обязательном порядке должно включать:
- Натуральный белок растительного и животного происхождения (мясо птицы, морепродукты, яйца, орехи, бобовые, молоко и творог);
- Сложные углеводы (цельнозерновой хлеб, каши, клетчатка – фрукты и овощи);
- Витаминно-минеральные комплексы;
- В рационе должно присутствовать небольшое количество растительного жира (содержится в орехах, масле).
Юный спортсмен должен потреблять достаточное количество калорий. Так, суточная норма для младшего школьника (6-12 лет) составляет от 1600 до 2200 Ккал. С возрастом дневная «дозировка» увеличивается до 3000 Ккал.
Важно вводить в меню продукты питания, богатые железом (яблоки, гречка), калием и кальцием (молоко, творог, йогурты). Снабдить организм энергией помогают свежевыжатые фруктовые соки и овощные салаты
Ребенок-спортсмен должен пить много жидкости (лучше – очищенную воду или зеленый чай без сахара). Делать это необходимо до, во время и после тренировки.
В целом, в случае с подростками действует правило трех «К»: количество, качество, калории. Зависимость очевидна: чем выше физическая активность молодого атлета, тем большее количество питательных веществ ему требуется для нормального роста, развития и полноценных тренировок.
Повышенная нагрузка на мышцы предопределяет рост потребности в белковых продуктах (в частности, животного происхождения). Удельный вес животного белка в рационе детей младше 12 лет должен составлять 70-80%, 12-16 – 60-65% от общего количества потребляемых за сутки белковых продуктов питания.
В рацион юных спортсменов обязательно стоит включать белое мясо и рыбу – источники аминокислот, необходимых для нормального роста организма, а также «белковые» злаки – крупы, изделия из муки. Полезное блюдо – молочные каши (в них содержится большое количество лизина и аргинина – незаменимых аминокислот).
Обязательно в ежедневное меню подростков следует ввести продукты питания, богатые липотропными веществами (обеспечивают выносливость). К их числу относятся:
- Творог;
- Куриные яйца;
- Паштеты из печени;
- Телятина;
- Мясо птицы;
- Разнообразная рыба.
Углеводы – «подпитка» организма во время тренировки. Рекомендуется использовать исключительно сложные («медленные») углеводы – каши, макаронные изделия из твердых сортов пшеницы, фрукты, овощи. От простых («быстрых») углеводов лучше отказаться – это выпечка, сладости, любой фастфуд.
Расчёт суточной калорийности
Калорийность – энергетическая ценность продуктов, высвобождаемой в организме в случае успешного, полного усвоения употребляемой пищи. Энергетическую ценность продукта измеряют в килокалориях (ккал) в расчёте на 100 гр. продукта. Что же такое энергетическая ценность? Количество углеводов, белков и жиров. Другими словами – от того, что и в каком количестве мы съедаем, зависит активность и работоспособность, состояние здоровья, внешний вид. Когда имеется избыток калорий – они транспортируются в жировые «запасы», когда недостаток – «извлекаются» оттуда. Вот и весь процесс похудения.
Как рассчитать калории на массу тела
Существуют различные формулы, выведенные научными исследователями для подсчета оптимальной калорийности рациона человека. Одни из них более верны, другие – менее. Рассчитать норму калорий можно с помощью калькулятора, либо по формулам:
Формула Миффлина – Сен Жеора
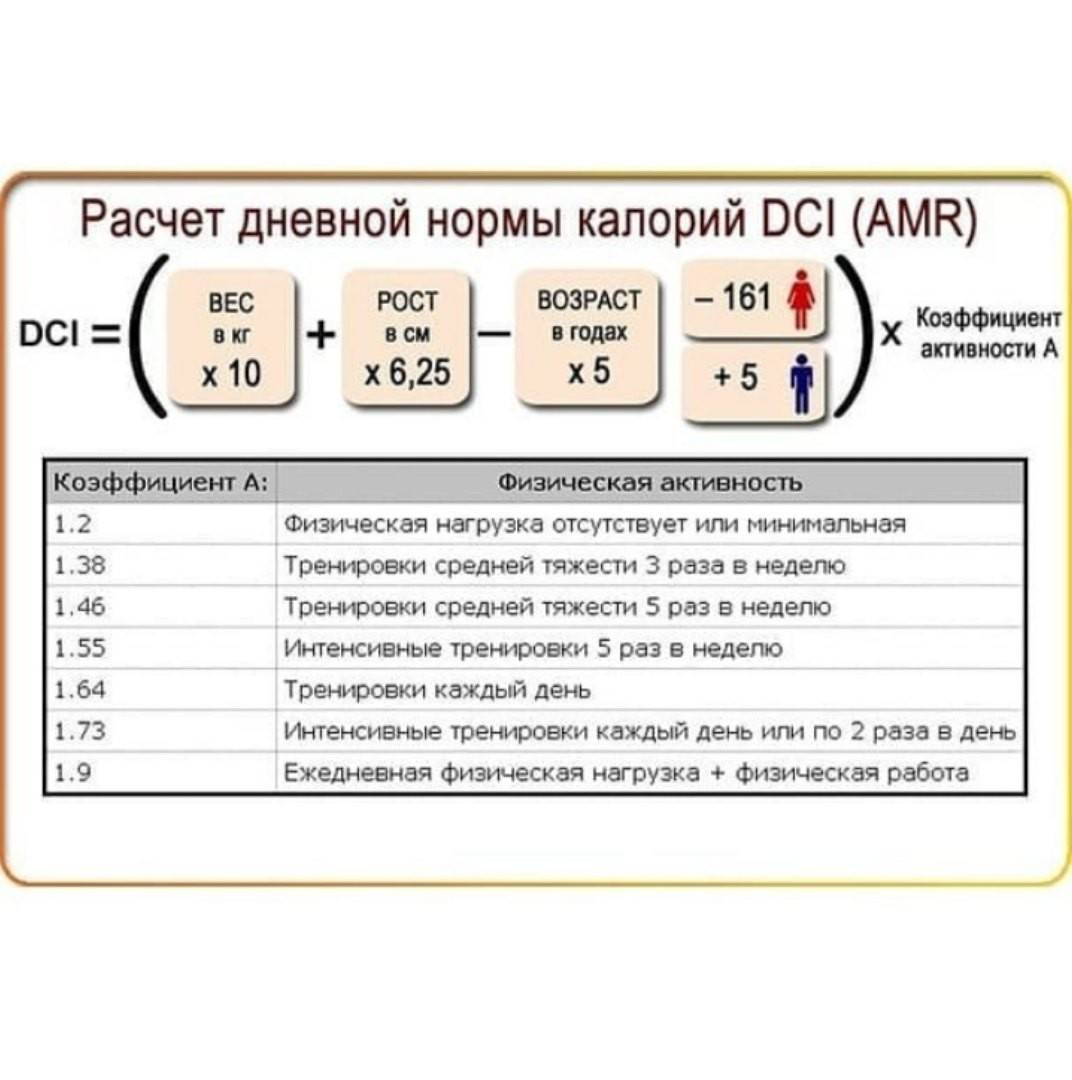
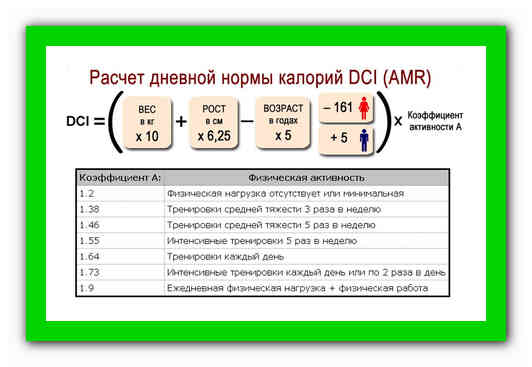
Способ расчета, который получил название «Формула Миффлина – Сен Жеора» был открыт в 2005 году и считается наиболее оптимальным методом составления рациона для взрослого человека. Однако недостаток этого способа – отсутствие учета соотношения мышечной ткани и жировой прослойки в организме, ведь метаболизм зависит именно от мышечной массы.
Расчет метаболической нормы следует производить по такому принципу:
- для мужчин: 10 х вес (в кг) + 6,25 х рост (в см) – 5 х возраст (в годах) + 5;
- для женщин: 10 х вес (в кг) + 6,25 х рост (в см) – 5 х возраст (в годах) – 161.
Чтобы произвести расчет нормы калорий в рационе взрослого человека для поддержания стабильного веса, нужно учесть уровень и длительность физических нагрузок. Тот или иной вид деятельности обозначается коэффициентом физической активности (КФА). Данные, которые получились в ходе высчитывания метаболической нормы нужно умножить на КФА. Результатом и будет необходимая суточная норма килокалорий.
Коэффициенты физической активности (К)
- Минимум нагрузок — К=1.2;
- немного физической активности, легкие упражнения 1-3 раза в неделю — К=1.375;
- спортивные нагрузки 4-5 раз в неделю (или работа средней тяжести) — К= 1.4625;
- тренировки повышенной интенсивности 4-5 раз в неделю — К=1.550;
- ежедневные тренировки — К=1.6375;
- ежедневные интенсивные тренировки или тренировки 2 раза в день — К=1.725;
- тяжелая физическая работа плюс интенсивные спортивные нагрузки 2 раза в день — К=1.9.
Пример
45-летний мужчина весит 74 кг. Его рост – 178 см. Он посещает спортзал четыре раза в неделю. В результате получается сумма, которая равна 2372 ккал.
Формула Харриса-Бенедикта
Формула выведена в далеком 1919 году, поэтому сейчас она является недостаточно корректной и имеет погрешность около 5%.
Согласно ей, мы можем рассчитать суточную норму калорий по такому принципу:
- для мужчины: 66,5 + 13,75 х вес (кг) + 5,003 х рост (см) – 6,775 х возраст (лет);
- для женщины: 655.1 + 9.563 х вес (кг) + 1.85 х рост (см) — 4.676 х возраст (лет).
Пример
Женщине 32 года, вес – 60 кг, рост – 167 см. По расчетам согласно формуле, ей требуется 1666 ккал, чтобы оставаться в своем весе.
Формула ВОЗ
Данная формула также основывается на КФА по следующей шкале:
- 1 – низкая;
- 1, 3 – средняя;
- 1,5 – высокая.
Расчет суточной потребности человека в калориях производится следующим образом:
- для женщин 18-30 лет: (0,062 × массу в кг + 2,036) × 240×КФА;
- 31-60 лет: (0,034 × массу в кг + 3,538) × 240×КФА;
- старше 60 лет: (0,038 × массу в кг + 2,755) × 240 × КФА;
- для мужчин 18-30 лет: (0,063 × массу тела в кг + 2,896) × 240 × КФА;
- 31-60 лет: (0,484 × массу тела в кг + 3,653) × 240 × КФА;
- старше 60 лет: (0,491 × массу тела в кг + 2,459) × 240 × КФА.
Пример
23-х летняя девушка весит 53 кг, уровень активности – средний. Ей требуется 1660 ккал в сутки.
Формула Кетч – МакАрдл
Применение этой методики предусматривает учет количества жировой прослойки в организме, но её недостаток – отсутствие учета возраста, пола и роста человека. Это также уменьшает корректность результатов подсчета потребности в калорийности.
Согласно формуле Кетч – МакАрдл, расчет суточной калорийности производится так: базальный метаболизм = 370 + 21,6 × х (масса тела за вычетом жира).
Пример
Согласно формуле Кетч – МакАрдл, 22-летний парень весом в 70 кг должен потреблять 2000 ккал/сутки.
Важно помнить и о том, что на потребление и обменные процессы тоже тратится энергия. За свойства некоторых продуктов (сельдерей, имбирь, свежая капуста) «отнимать» у организма больше энергии, чем давать, их называют продуктами с отрицательной калорийностью
А весь процесс энергетических затрат человека на переваривание еды называется специфическим динамическим действием пищи (сокращенно СДД). Средняя цифра СДД составляет 10% от основного метаболического обмена.
57 отзывов о “Суточные нормы углеводов, белков и жиров — таблицы для расчета БЖУ”
По моему у каждого чкловека есть свой режим питания и жизни. И если его начать ломать – а ещё и при каких-то болезнях – станет только хуже. Надо не передать. И слушать свой организм. Если недоедать чего-то , то начинается депрессия от авитаминозов- это что – лучше? Чем гордиться? Что узкая талия и пустая башка? А после затяжной депрессии начинается просто нарушение выработки гормонов . И что тогда? Был толстый – а как я читаю так тут и вообще худые и нормальные люди пишут! Девушка итак худая хочет ещё минус 5-7 кг! Зачем? Что от этого изменится в твоей жизни? Лучше обучись какой-то науке или умению или новому виду работы – займись в свободное время, чем изводиь себя диетами! Гиподинамия замучила- так надо не голодать а принуждать себя просто ходить пешком – с работы и на работу или по выбранному маршруту. И главное – уравновесить психику- , чтобы не раздражаться попусту, побольше искать положительных эмоций во всем. Ещё не мешало бы узнать свою кармическую задачу в этой жизни – зачастую именно не тот жизненный путь порождает всякую деятельность по самоистязанию. А считать белки,жиры,углеводы…. А где психическая составляющая? Которая в корне меняет весь и калораж и состав пищи и вообще Все биологические процессы в организме! Иногда час смеха -долой 2 кг веса и оптимизм на месяц. И как зимой худеть в наших широтах? Уж если идти по пути построения фигуры – то это тогда развитие ДНК- питания, это значит что для разных людей существует разный набор ” правильных” продуктов питания, который именно для вашего уникального тела является и правильным и здоровым, то есть продлевает активную жизнь…. К сожалению ещё в мире нет такой концепции, она только в стадии становления, прообразом этого являются биохакеры, а должны этим заниматься массово НИИ по питанию и долголетия Вот как-то так. Спасибо что прочли.
хочу набрать массу. вес 57 рост 180. сколько животного белка в сутки а сколько растительного белка в сутки? Пишут 2гр на 1кг. Тоесть 120гр животного белка или это 120гр и животного и растительного вместе? с углями все понятно 290 я так понимаю. а жиров животных сколько? если в сутки 70. то животных 40 а растительных 30?
нет смысла от всех этих таблиц… совсем.. если вам нужно набрать мышцы, считаем вашу физиологическую потребность в калориях + профицит 10/15%. Получаем определенное число, потом расписываем белки 1.5 грамма на 1 кг веса (4 калория на грамм), жиры 1 грамм на 1 кг веса ( 9 калорий на грамм), остальное добираем углеводами, лучше сложными, чтобы не было скачков инсулина. Меряем пузо, занимаемся неделю, меряем снова, пузо уменьшилось ? отлично, взвесились, пересчитали норму, пузо неизменно, уменьшаем профицит на 5% пока не станет худеть..
нужно похудеть ? заметим худеть и накачатся одновременно нельзя.. делаем тоже самое только должен быть дефицит калорий на 10-15%, и желательно поднимаем общую активность – ходим, гуляем, катаемся на велике, пользуемся лестницей. лучше питатся дробно 5 раз в день.. худеть куда проще..
Добрый вечер!Александр,а не могли бы Вы мне просчитать БЖУ для похудения и сохранения мышц,пожалуйста? Девушка,31 год,173 см,65 кг
Я только одного не понимаю; гимнастки просто стараются есть как можно меньше, не считают колорий и имеют обалденные фигуры: худенькие, поджарые, мышцы все в тонусе. У меня племянница гимнастка. Ест мало и скромно. Никаких 150 граммм белка близко не сьедает. Фигура обалденная: талия узкая, икры накаченные, ягодицы ; Кардашьян отдыхает. Значит не обязательно съедать 150 грамм белка в день?
Больше всего мне интересно, как у мужчины с таким пузьком на картинке получилось 60 см на сантиметре))
Светлана, это 60 дюймов, то есть 150 см. =)
http://pohudejkina.ru/raschet-sutochnoj-normy-kalorij-i-bzhuhttp://kursmed.ru/blog/skolko-kaloriy-tratit-podrostok-den/http://fitseven.ru/pohudenie/pravilnoe-pitanie/osnovy-pitaniya-v-tsifrah
Сообщение Бжу: рассчитать норму белков жиров и углеводов появились сначала на 101 совет по уходу за волосами.
Источник: 101hairtips.com pohudenie