Термин «анастомоз» означает соединение между полыми органами, нервами или сосудами. Наиболее распространены кишечные и сосудистые анастомозы (последние бывают анатомическими образованиями и искусственно созданными хирургическим путем при лечении различных заболеваний сосудов).
Резекции кишечника, желудка, реконструктивные операции на сосудах брюшной полости и головного мозга, нервах, мышцах — очень часто встречаются в хирургической и нейрохирургической практике. Формирование соединений кишечника — основной этап операции, который обеспечивает сообщение концов резицированных органов. Исход операции при формировании анастомозов полностью зависит от выбора техники наложения швов.
Развитие сосудистой хирургии дает возможность проводить вмешательства на сосудах, которые питают головной мозг (сонные, позвоночные и подключичная артерии). Окклюзии этих артерий — основная причина ишемического инсульта и прогрессирования церебральной ишемии. Больше половины ишемических инсультов связаны со стенозом и деформацией сонных артерий и риск инсульта связан со степенью стеноза.
При двустороннем стенозе внутренней сонной артерии возникают повторные ишемические инсульты или повторные преходящие нарушения мозгового кровообращения.
Критические стенозы позвоночных артерий (левой и правой) с выраженной вертебробазилярной недостаточностью требуют наложения анастомоза между артериями. В то же время есть анатомические сосудистые анастомозы, которые представляют собой элементы микроциркуляторного русла.
В данной статье мы рассмотрим некоторые хирургические и анатомические анастомозы.
Классификация
Различают несколько видов анастомозов:
- лимфовенозный;
- межкишечный;
- сосудистый (рассматривается как метод лечения для восстановления кровоснабжения, например головного мозга после ишемического инсульта или любого другого органа).
Анастомоз кишечника
Создание анастомоза между участками пищеварительного тракта — самая распространенная операция в абдоминальной хирургии. Сшивание кишечника после удаления его части восстанавливает его целостность. Для кишечника и других полых органов желудочно-кишечного тракта характерно общее строение:
- серозный слой — является прочной структурой и покрывает полые органы;
- мышечный слой — обеспечивает моторику;
- подслизистый слой — основной коллектор сосудов;
- слизистый слой — ответственный за процессы выработки пищеварительных соков и всасывания необходимых пищевых продуктов.
Соединения выполняются на разных уровнях:
- Гастроэнтероанастомоз — соединение культи частично удаленного желудка и тощей кишки.
- Энтероанастомозы — соединение участков тонкой кишки, которая является пластическим материалом для выполнения многих реконструктивных операций. Эти анастомозы должны обеспечить герметичность, непрерывность и хорошее прохождение содержимого кишечника.
- Колоанастомозы — создание сообщения между участками толстой кишки. При данной локализации учитывается тот факт, содержимое кишечника агрессивное и инфицированное, мышечный слой тонкий, а серозный не окружает полностью стенку кишечника.
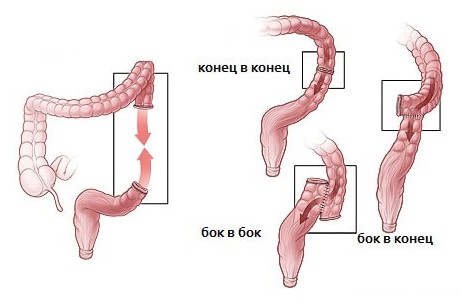
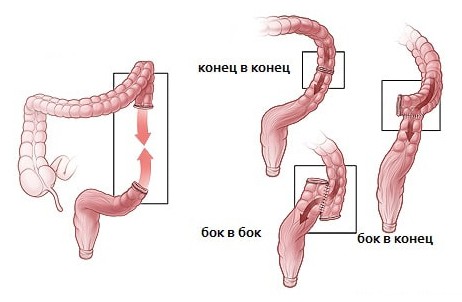
В зависимости от способов соединения различают виды анастомозов:
- конец в конец;
- конец в бок;
- бок в бок;
- бок в конец.
Анастомоз «конец в конец»— является оптимальным с точки зрения анатомии и физиологии. Он накладывается проще и быстрее других, применяется всегда, если нет противопоказаний. Этот метод рекомендуется для создания соединений тонкой кишки, но условием для его выполнения является совпадение диаметра сшиваемых кишок.
Виды анастомоза кишечника
Соединение «конец в бок» — формируются если есть несовпадение диаметра сегментов — диаметр приводящего участка меньше диаметра отводящего. Это необходимо для того, чтобы перистальтика направлялась к кишки большего калибра (тонкая кишка — толстая кишка). Кроме этого, этот вид соединения применяется при пластических операциях для выключения сегмента тонкой кишки, (формируются соединение в форме «Y»).
Соединение «бок в бок» применяется при небольшом диаметре кишки и при создании соустья между тонкой кишкой и желудком. Этот вид соединений предпочтителен в том случае, если необходимо выключить опухоль или метастаз, которые невозможно удалить. Положительные моменты этого типа соединения: широкое соединение сшиваемых участков и отсутствие брыжейки в зоне шва. При формировании учитывают, что ширина соединения должна соответствовать размеру дистальной петли. В слепом конце кишки часто возникает застой, скапливается содержимое и развивается перегруз. Это значительно удлиняет этот участок кишки, возникает воспаление и изъязвление слизистой. Перегруженная зона деформируется, кишечный карман перекручивается, прекращается перистальтика и значительно нарушается прохождение содержимого. Колоанастомоз и энтероанастомоз формируют по одному из способов.
Желудочный шунт — самая распространенная операция при ожирении. Анастомоз по Ру формируется для уменьшения объема желудка (он делится на две неравные части) и разделения тонкой кишки на две части, одна из которых используется для формирования обхода двенадцатиперстной кишки.
При этом отключается большая часть желудка (в нем всасываются короткоцепочечные жирные кислоты) и 12-перстная кишка (перевариваются белки, жиры и углеводы), что влечет снижение веса.
Если рассматривать другие анастомозы, которые также часто выполняются в брюшной полости, то это билиодигестивный — соустье между желчевыводящими путями и различными отделами кишечника. Этот «проводник» для оттока желчи необходим при заболеваниях желчевыводящих путей (стенозы и стриктуры общего желчного протока), опухолях дуоденального сосочка и раке поджелудочной железы. В зависимости от локализации существует несколько видов соединений:
- общего желчного протока и двенадцатиперстной кишки;
- общего печеночного и двенадцатиперстной/тощей кишки;
- желудка и желчного пузыря;
- тощей кишки и желчного пузыря.
Сосудистые анастомозы
Анатомические сосудистые соустья
- Артериальные соединения. Образуются тонкими ветвями артерий и связывают таким образом две артерии. Эти соустья имеются в стенках груди и живота, между надчревными артериями и диафрагмальными артериями. Также есть органные соединения: в пищеводе, поджелудочной железе, надпочечниках и прямой кишке.
- Венозные соединения. Обеспечивают связь всего венозного русла. От всех органов кровь собирается в верхнюю и нижнюю полые вены, впадающие в правое предсердие. Воротная вена собирает кровь от селезёнки, желудка, части кишечника, поджелудочной железы и она поступает в печень.
Эти три крупные вены связаны и образуют:
- Кавакавальные анастомозы. Соединяют верхнюю и нижнюю полую вены. Они располагаются в передней брюшной стенке, в задней стенке грудной клетки и брюшной полости (задний туловищный анастомоз).
- Портокавальные. Соединения воротной вены, верхней полой вены и нижней. Эти соустья есть в стенке пищевода, прямой кишки, передней и задней стенке брюшной полости.
- Кавакавапортальные. Примером может служить расширенная венозная сеть вокруг пупка («голова медузы»), которая свидетельствуют о нарушении кровотока в воротной вене при развитии цирроза.
Данные венозные анастомозы считаются межсистемными, поскольку соединяют ветви разных вен. Показательным с клинической точки зрения является нарушение кровообращения в системах этих вен, поскольку они связывают многие органы.
Типы сосудистых анастомозов
Верхняя полая вена — это тонкостенный сосуд, который легко сдавливается снаружи. Синдром сдавления верхней полой вены проявляется затруднением оттока из нее крови. Несмотря на множественные кавакавальные соустья, которые связывают верхнюю и нижнюю полую вены (самое важное из них — непарная вена), они не компенсируют нарушенное кровообращение. Проявления данного синдрома — одутловатость головы и шеи, цианоз, отечность рук, верхней половины груди, одышка, охриплость, расширение подкожных вен, кашель. Это состояние осложняет многие заболевания, протекающих с поражением средостения (сдавление вены извне, тромбоз вены, прорастание ее злокачественной опухолью, метастазы в средостение, лимфогранулематоз лимфомы, увеличение щитовидной железы, аневризма аорты). В 90% причина обструкции — злокачественная опухоль средостения.
Синдром сдавления нижней полой вены возникает при:
- илеофеморальном флеботромбозе;
- остром тромбофлебите вен ног;
- беременности в третьем триместре (в положении на спине увеличенная матка сдавливает полую вену);
- новообразования (доброкачественные и злокачественные) любого органа брюшной полости;
- обструкция вен печени (синдром Бадда-Киари);
- операции на нижней полой вене и брюшной полости.
При этом синдроме нарушается отток крови из внутренних органов и ног. При острой окклюзии вены стремительно развиваются отеки ног, сопровождающиеся болью. При хронической обструкции постепенно развивается венозная недостаточность (расширяются вены брюшной стенки и нижних конечностей). Равномерная отечность захватывает стопы, ягодицы и половые органы. На голенях появляются трофические язвы, больные жалуются на онемение ног. Помимо этого, у пациентов появляются рвота, понос/запор и кровотечения из заднего прохода, затрудняется мочеиспускание.
Сафено-феморальное соустье — это анатомическое венозное образование нижней конечности — место впадения большой подкожной вены в бедренную. В этой области есть клапан, недостаточность которого вызывает варикозное расширение вен, поскольку при этом происходит сброс крови из глубоких в поверхностные вены.
Артериоло-венулярные анастомозы — это вид мелких сосудов, по которым кровь по укороченному пути (без участия капилляров) попадает из артериол в венулы. Артериоло-венулярные соединения имеют значение в регуляции давления и кровотока в органе в зависимости от его активности, обогащают венозную кровь кислородом. При нарушении кровообращения в органе на фоне спазма сосудов, при развитии опухоли или хронического воспаления, кровь направляется через эти анастомозы.
Артериоло-венулярные соустья подразделяются на:
- истинные шунты (передают артериальную кровь в венулы);
- полушунты (несут смешанную кровь).
Истинные шунты есть во многих органах (сердце, мышцы), и они подразделяются на простые и сложные. В стенках простых шунтов нет мышц, поэтому кровоток регулируется сфинктером. В сложных присутствуют мышечные элементы.
В стенках полушунтов отсутствуют мышцы, их просвет не регулируется и забрасывается венозная кровь, поэтому кровь в них смешанная. В полушунтах венулы соединяются с артериолами коротким капилляром, через который идет обмен газами и метаболитами в тканях (поэтому в них смешанная кровь).
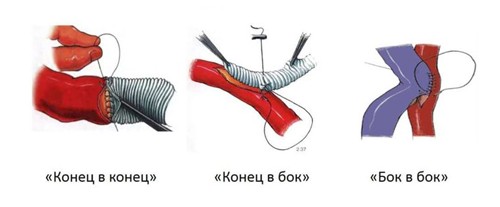
Хирургические сосудистые анастомозы
Лечение тетрады Фалло осуществляется созданием искусственного шунта верхней полой вены с легочной артерией, что увеличивает кровоток в легких. Такое соединение называется кавопульмональный анастомоз.
Для гемодинамической коррекции портальной гипертензии создаются искусственные портокавальные анастомозы — шунт для оттока крови между воротной веной печени и нижней полой. Кровь из брюшной полости в этом случае проходит, минуя печень.
Портокавальные анастомозы способствуют декомпрессии (разгрузке) воротной вены, поэтому уменьшают асцит, размеры селезенки и способствуют остановке пищеводного кровотечения. При портокавальном шунтировании формируются различные варианты анастомоза: «конец в бок», «Н»-тип и «бок в бок», но всегда перед операцией учитываются функциональные возможности печени.
Экстра-интракраниальный анастомоз — создание сообщения между артериями, которые расположены снаружи черепной коробки и артериями внутри черепа. Этот нейрохирургический метод лечения восстанавливает кровоснабжение головного мозга и применяется при:
- поражении внутренней сонной артерии с двух сторон;
- тромбозе внутренней сонной артерии;
- стенозе мозговых артерий;
- поражении сонной артерии наружной и внутренней;
- хронической ишемии мозга;
- аневризмах внутренней сонной артерии.
Сложные аневризмы сосудов мозга из общего количества аневризм составляют 3–11% и, если не предпринимаются микрохирургические операции на сосудах они имеют неблагоприятный исход. Сложными считаются крупные и гигантские сосудистые образования, имеющие широкую шейку и тромбы в полости или со стенозом шейки аневризмы. Чаще всего сложные аневризмы расположены на внутренней сонной артерии. С целью профилактики разрыва аневризм и уменьшение объема их выключают из кровообращения (микрохирургическое клипирование).
Анализы и диагностика
- клинический анализ крови;
- клинический анализ мочи;
- коагулограмма (определение свертываемости крови);
- биохимические анализы;
- ультразвуковая доплерография нижних конечностей (изучает проходимость вен и артерий, кровоток в них, выявляет тромбы и участки воспалений);
- флебография (обнаруживает сужение и окклюзию вены);
- флебоманометрия (определение давления в здоровых и измененных участках венозной системы, что помогает установить необходимость создания обходного венозного шунта);
- исследование кровотока головного мозга: ультразвуковая допплерография сосудов головы, транскраниальная допплерография, контрастная СКТ-ангиография мозга, дуплексное сканирование сосудов головы и шеи.
Лечение, варианты операций
Резекции кишечника и создание соединений
Для эффективного выполнения кишечных резекций и создания анастомозов соблюдаются следующие принципы:
- широкое соприкосновение серозных оболочек;
- сохранение хорошего кровоснабжения в зоне шва;
- соблюдение футлярности (сопоставление серозных стенок и сохранение подслизистого слоя);
- максимальная мобильность органов, чтобы при сшивании краев не было натяжения;
- применение шовного материала, имеющего длительное антибактериальное действие.
Широкое соприкосновение серозных оболочек обеспечивает хорошую герметичность, способствует качественному срастанию, поскольку анастомоз удерживается подслизистым швом. Швы без захвата подслизистой непрочные. При операциях учитывается исходная прочность разных отделов пищеварения. Самый прочный пищевод, затем следует ободочная кишка, а очень «слабыми» являются восходящая и ободочная части кишечника и в этих местах анастомозы очень часто бывают несостоятельными.
Важен правильный выбор шва: двухрядный, однорядный узловой, скобочный, однорядный непрерывный. Все кроме скобочного увеличивают массу нити и количество ненужных узлов. Однорядный непрерывный шов незначительно давит на ткани и в них не нарушается капиллярный кровоток, но недостатком является утрата прочности и быстрый распад рассасывающихся нитей. Альтернатива однорядному непрерывному шву — использование сшивающих аппаратов.
Самая сложная проблема — выбор нити. Для тонкой кишки и желудка применяют монофиламентную нить, имеющую средний срок рассасывания или полифиламентную со специальным антимикробным покрытием. Для пищевода, ободочной кишки, поджелудочной железы и желчных протоков применяют медленно рассасывающиеся нити или не рассасывающиеся. Шовные материалы, имеющие длительный срок рассасывания (Полисорб, Викрил, Капроаг), нихромовые нити и нити с длительным антибактериальным действием (Абактолат) уменьшают количество осложнений после операций. Повышает эффективность анастомозирования укрепление шва биологическими тканями (сальник, брюшина, тонкая кишка, лоскут желудка) или фибрин-коллагеновыми субстанциями.
Применение сшивающих аппаратов сокращает время операции и обеспечивает высокую надежность. В данном случае для шва используется материал — индифферентные металлические скобы. Применяют одноразовые аппараты, сконструированные для наложения анастомозов на органах ЖКТ, но они рассчитаны на стандартные условия и отсутствие изменений в тканях. Если ткани изменены (атрофия, гипертрофия, утолщенные стенки при воспалении), а участки для операции труднодоступны, применяется только ручной шов. Для определения качества шва определяют его герметичность и прочность. Прочность шва определяют пневмопрессией: при выдерживании давления 70-90 мм рт. ст. прочность считается удовлетворительной, 90–120 мм рт. ст. — хорошей, а 120–150 мм рт. ст. — высокой.
К оперативному лечению на сосудах прибегают при тромбоэмболии нижней полой вены, коарктации (сужении) аорты, обструкции сосудов почек и печени. Существует хирургические методики: тромэктомия, тромболизис, реканализация полой вены. Лечение при хронической церебральной ишемии заключается в реконструктивном вмешательстве на сонных и позвоночных артериях и создании экстра-интракраниальных анастомозов. При множественных стенозах магистральных артерий мозга комбинируют различные вмешательства.
Восстановление кровоснабжения головного мозга
Операции на сосудах выполняются при закупорке внутренней сонной артерии атеросклеротической бляшкой или ее тромбозе. В данном случае накладывается анаcтомоз между поверхностной височной артерией и средней мозговой. Реконструктивные операции на сонных артериях включают:
- каротидную эндартерэктомию;
- резекцию ВСА;
- выделение артерии из спаек и устранение изгибов и деформации.
Каротидная эндартерэктомия по классическому варианту заключается в удалении бляшки при продольном рассечении общей сонной артерии, а потом переходят на внутреннюю сонную артерию. После удаления бляшки отверстие ушивается непрерывным швом. Закрытие артериотомического отверстия может осуществляться заплатой из политетрафторэтилена.
Эверсионная каротидная эндартерэктомия из устья ВСА. Внутренняя сонная артерия при этом методе поперечно рассекается и выполняется «выворачивание» бляшки из сосуда. После удаления бляшки делают анастомоз «конец в бок», соединяющий внутреннюю сонную и общую сонную артерии.
Эверсия из раздвоения общей сонной артерии. Ниже раздвоения ОСА пересекается, «выворачивается» бляшка из раздвоения, наружной и внутренней сонных артерий. После удаления соединяют «конец в конец» общую сонную артерию. Реконструктивные операции на позвоночных артериях: артериолиз, резекция при деформациях первого сегмента этой артерии, эндартерэктомия из первого сегмента артерии.
При синдроме верхней полой вены на фоне ее тромбоза проводится тромболитическая терапия, удаление тромба или резекция сегмента с замещением участка трансплантатом вены от донора. При компрессии верхней полой вены снаружи удаляется опухоль или киста средостения. Если радикальная операция невозможна — выполняют паллиативные операции, которые улучшают венозный отток: стентирование вены, обходное шунтирование, эндоваскулярная баллонная ангиопластика.
Диета
После операции на кишечнике или желудке назначается диета, снижающая нагрузку на весь желудочно-кишечный тракт. В то же время важно раннее естественное питание, которое при высоких и низких анастомозах улучшает послеоперационный период.
Начинается прием пищи с нулевых диет (столы № 0А, 0Б и 0В, последние две имеют название 1А и 1Б). Все они максимально щадят слизистую ЖКТ, поскольку исключаются раздражающие продукты и блюда, а разрешенные продукты отваривают или готовят на пару, тщательно протирают и доводят водой до полужидкого состояния. Щажение достигается также частыми приемами пищи, объем которой за один раз постепенно увеличивается с 200 мл до 350 мл. В рационах содержатся легкоусвояемые белки, углеводы и жиры. В первое время вводится ограничение на соль. В диетах постепенно увеличивается количество белка, перечень продуктов и блюд.
Рекомендуется достаточное количество жидкости и витаминов. Для заживления и синтеза коллагена необходимы витамины С, А, В6, микроэлементы Zn, Cu, Fe. При нулевых диетах показаны сухие питательные смеси Энпит, Унипит, Композит, Инпитан, Оволакт.
Первые дни допускается употребление:
- отвара риса с добавлением сливочного масла;
- сладкого отвара шиповника;
- компот без фруктов;
- жидкий кисель;
- свежие соки, разведенные водой не более 50 мл за один раз.
Потом рацион дополняется протертыми кашами (овсяная, гречневая, рисовая) на мясном бульоне, протертыми крупяными супами, обезжиренным мясным бульоном с добавлением манной крупы, паровыми омлетами, суфле и пюре из мяса, рыбы, протертым куриным мясом. Постепенно вводится свежий протертый творог с молоком, творожные паровые запеканки, кефир, ряженка, пюре из фруктов, отварные протертые овощи, запеченные яблоки, молочные каши, сухари из белого хлеба.
Таким постепенным расширением рациона желудочно-кишечный тракт «тренируется» к переходу основной диеты стола №1, на которой больной находится 2–3 месяца. В питании исключены продукты и блюда, раздражающие слизистую — любая твердая и грубая пища, редька, редис, репа, щавель, грибы. Исключаются продукты, вызывающие брожение: бобовые, черный хлеб, сладости, дрожжевая выпечка, виноград, капуста, сладкие фрукты, напитки с газом, цельное молоко в большом количестве.
Профилактика
Для предупреждения патологии желудочно-кишечного тракта, которая часто приводит к необходимости хирургических вмешательств, в том числе резекций с наложением анастомозов, необходимо правильное питание. При появлении жалоб необходимо своевременное обращение к гастроэнтерологу и выполнение его рекомендаций. Особое внимание своему здоровью должны уделять больные с язвенной болезнью и болезнью Крона, которые при осложнениях (абсцессы, свищи, кровотечения, прободение) требуют резекции кишечника или желудка. Для профилактики сосудистой патологии важно контролировать давление, показатели липидного обмена и свертываемости крови.
Последствия и осложнения
Основные осложнения анастомозов:
- Несостоятельность швов. Самое грозное осложнение, развивающееся даже при плановых операциях и особенно высокий процент этого осложнения при экстренных операциях. При этом осложнении летальность остается высокой (28–30%). Наиболее часто несостоятельность развивается в фазе воспаления: через двое суток после операции анастомоз пищевода теряет 40% прочности, а ободочной кишки – до 70% прочности.
- Ухудшение кровоснабжения в шовной полосе.
- Образование микроабсцессов.
- Развитие кровотечения.
- Анастомозит и лигатурная болезнь. Кетгут, лавсан, шелк, капрон — впитывают содержимое раны и вызывают воспаление в области соединения или аллергические реакции.
Прогноз
При правильно выполненной операции и отсутствии осложнений при кишечных анастомозах прогноз благоприятный. Несостоятельность анастомозов ухудшает прогноз, при этом последствия несостоятельности наиболее тяжелые при швах тонкого кишечника. Если в толстом кишечнике возможно выполнение колостомии при осложнениях, то при несостоятельности тонкотолстокишечного анастомоза выполнение илеостомии приводит к тяжелым нарушениям водно-электролитного баланса.
Развитие несостоятельности анастомоза происходит при сахарном диабете, неправильной оценке кровотока в зоне шва, развитии перитонита и кишечной непроходимости. Профилактика несостоятельности анастомозов сводится к укреплению шва пластиной «Тахокомб», сальником, применением клеевых композиций и компрессионных устройств из титана. Для улучшения кровотока в области шва обязательно проводятся инфузии препаратов гидроксиэтилкрахмала (Гекодез, ГЭК-инфузия 6%, Рефортан Н ГЭК 6%).
Нарушения мозгового кровообращения сопровождаются высокой смертностью и инвалидизацией. Ишемический инсульт развивается чаще, чем геморрагический, в связи с этим реваскуляризация головного мозга — важный метод лечения в ангионеврологии и нейрохирургии. Прогноз при синдроме верхней полой вены зависят от возможностей радикального лечения основного заболевания (опухоль, тромбоз и другие). При запущенном онкологическом процессе в средостении прогноз неблагоприятный. Острое течение синдрома вызывает быструю смерть больного.
Source: medside.ru